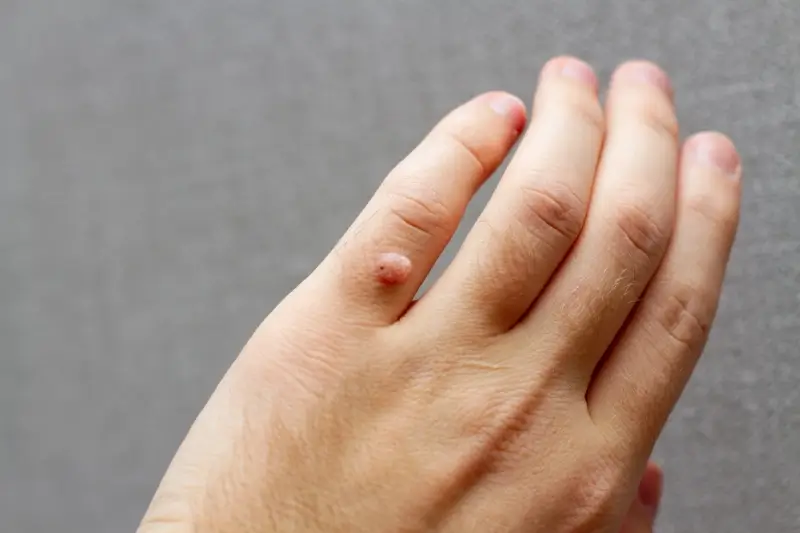
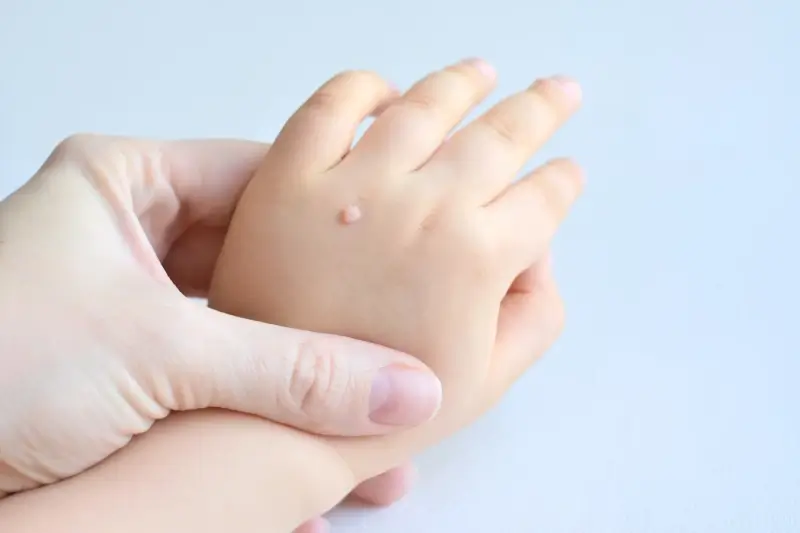
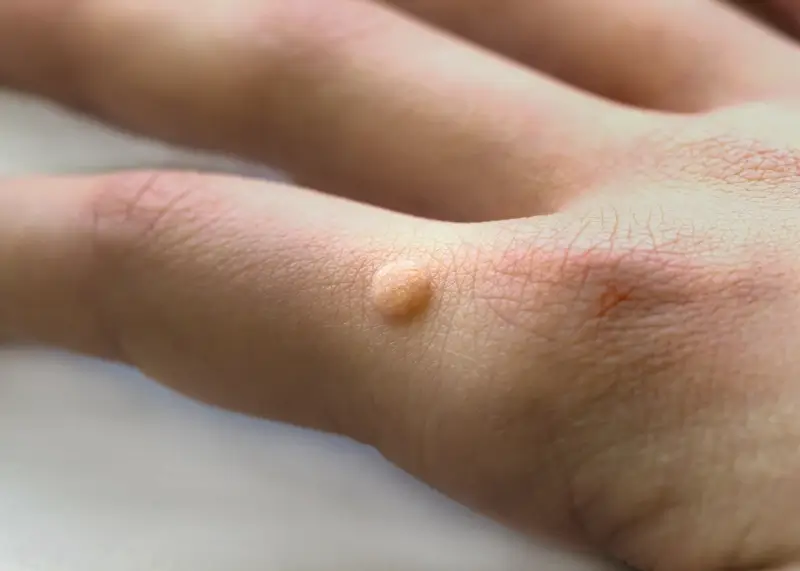
Pojawienie się kurzajek w okresie ciąży zazwyczaj nie stanowi bezpośredniego zagrożenia dla zdrowia kobiety ciężarnej. Kurzajki, znane również jako brodawki, są zmianami skórnymi wywoływanymi przez wirusa brodawczaka ludzkiego (HPV – Human Papillomavirus). Wirus ten jest bardzo powszechny, a zakażenie często następuje poprzez bezpośredni kontakt ze skórą zainfekowanej osoby lub poprzez kontakt z zanieczyszczonymi powierzchniami. W większości przypadków układ odpornościowy jest w stanie skutecznie zwalczyć wirusa, co prowadzi do samoistnego zaniku kurzajek. Jednakże, wahania hormonalne i fizjologiczne zmiany zachodzące w organizmie kobiety w ciąży mogą wpływać na funkcjonowanie układu odpornościowego.
Niektóre badania sugerują, że w ciąży układ odpornościowy może być w pewnym stopniu stłumiony, aby zapobiec odrzuceniu płodu przez organizm matki. To osłabienie odporności może sprawić, że wirus HPV stanie się bardziej aktywny, co może sprzyjać pojawieniu się nowych kurzajek lub nawrotowi istniejących. Najczęściej dotyczy to kurzajek zlokalizowanych na dłoniach, stopach lub w okolicy narządów płciowych. Choć obecność kurzajek sama w sobie nie jest niebezpieczna dla kobiety, mogą one powodować dyskomfort, ból, a w przypadku brodawek płciowych, potencjalnie prowadzić do komplikacji podczas porodu. Dlatego ważne jest monitorowanie zmian skórnych i konsultacja z lekarzem.
Warto podkreślić, że większość szczepów wirusa HPV, które wywołują kurzajki skórne, nie ma związku z wirusami odpowiedzialnymi za raka szyjki macicy. Jednakże, w przypadku pojawienia się nietypowych zmian, szczególnie w okolicy narządów płciowych, lekarz może zalecić dodatkowe badania, takie jak cytologia, aby wykluczyć inne problemy. Dbanie o higienę, unikanie drapania i uszkadzania kurzajek może pomóc zapobiec ich rozprzestrzenianiu się i ewentualnym wtórnym infekcjom bakteryjnym, które mogłyby stanowić większe ryzyko w ciąży.
Jakie jest ryzyko dla rozwijającego się płodu związane z obecnością kurzajek u matki?
Obecność kurzajek u matki w ciąży zazwyczaj nie stanowi bezpośredniego zagrożenia dla rozwijającego się płodu. Wirus HPV, który jest przyczyną powstawania kurzajek, jest wirusem tropikalnym, co oznacza, że zazwyczaj pozostaje ograniczony do skóry i błon śluzowych, a nie przenika przez łożysko do krwiobiegu płodu. Płód w łonie matki jest chroniony przez łożysko, które stanowi barierę dla wielu patogenów. Dlatego też, jeśli kurzajki znajdują się na skórze rąk czy stóp, ryzyko przeniesienia wirusa na dziecko jest minimalne.
Sytuacja może być nieco inna w przypadku brodawek płciowych, zwanych kłykcinami kończystymi. Chociaż przeniesienie wirusa HPV na dziecko podczas porodu drogami naturalnymi jest rzadkie, istnieje niewielkie ryzyko. W bardzo rzadkich przypadkach, jeśli brodawki płciowe są liczne i duże, mogą one stanowić przeszkodę mechaniczną podczas porodu. Istnieje również bardzo niewielkie ryzyko, że noworodek może zarazić się wirusem HPV podczas przechodzenia przez kanał rodny, co może prowadzić do rozwoju brodawczaków w drogach oddechowych dziecka (tzw. brodawczaki krtani). Jest to jednak sytuacja niezwykle rzadka i zazwyczaj dotyczy kobiet z rozległymi zmianami.
Ważne jest, aby pamiętać, że większość przypadków HPV, które wywołują kurzajki, nie są typami onkogennymi, czyli nie zwiększają ryzyka rozwoju nowotworów. Nawet jeśli kobieta była w przeszłości nosicielką wirusa HPV, który jest związany z rakiem szyjki macicy, sam fakt posiadania kurzajek skórnych nie oznacza, że płód jest w niebezpieczeństwie. W przypadku jakichkolwiek wątpliwości lub nietypowych zmian skórnych, zawsze należy skonsultować się z lekarzem ginekologiem lub dermatologiem, który oceni sytuację i zaleci odpowiednie postępowanie, zapewniając bezpieczeństwo zarówno matce, jak i dziecku.
Kiedy należy udać się do lekarza z problemem kurzajek w trakcie ciąży?

Kolejnym powodem do wizyty u specjalisty jest sytuacja, gdy kurzajki są liczne, rozległe lub powodują znaczny dyskomfort. Na przykład, kurzajki na stopach mogą utrudniać chodzenie, a te na dłoniach mogą być uciążliwe w codziennych czynnościach. W takich przypadkach lekarz może zaproponować bezpieczne metody leczenia, które można zastosować w ciąży. Jeśli kurzajki zaczną się drażnić, krwawić lub wykazywać oznaki infekcji, np. zaczerwienienie, obrzęk czy ropna wydzielina, należy natychmiast zgłosić się do lekarza, ponieważ wtórne infekcje bakteryjne mogą stanowić zagrożenie.
Nawet jeśli kurzajki nie sprawiają żadnych problemów, warto poinformować o ich obecności swojego lekarza prowadzącego ciążę. Dzięki temu lekarz będzie miał pełen obraz stanu zdrowia pacjentki i będzie mógł uwzględnić tę informację w planowaniu dalszej opieki. W przypadku kobiet z historią infekcji HPV, zwłaszcza tych związanych z typami onkogennymi, lekarz może zalecić częstsze badania profilaktyczne, takie jak cytologia, aby monitorować stan szyjki macicy. Pamiętaj, że lekarz jest najlepszym źródłem informacji i zaleceń dotyczących Twojego zdrowia w ciąży.
Jakie są bezpieczne metody leczenia kurzajek w ciąży, aby chronić mamę i dziecko?
Leczenie kurzajek w ciąży wymaga szczególnej ostrożności, aby zapewnić bezpieczeństwo zarówno matce, jak i rozwijającemu się dziecku. Wiele standardowych metod usuwania kurzajek, które są skuteczne poza okresem ciąży, może być przeciwwskazanych w tym czasie ze względu na potencjalne ryzyko dla płodu. Dlatego kluczowe jest skonsultowanie się z lekarzem przed podjęciem jakichkolwiek działań.
Jedną z najbezpieczniejszych opcji, często zalecanych przez lekarzy, jest obserwacja. Wiele kurzajek, zwłaszcza tych pojawiających się w ciąży, może samoistnie zniknąć po porodzie, gdy układ odpornościowy wróci do normy. Jeśli kurzajki nie powodują bólu, dyskomfortu ani nie stanowią ryzyka infekcji, lekarz może zdecydować o odłożeniu leczenia do czasu po porodzie. Jest to najmniej inwazyjna metoda, która eliminuje wszelkie potencjalne ryzyko związane z leczeniem.
Jeśli jednak leczenie jest konieczne, lekarz może rozważyć kilka bezpiecznych opcji. Należą do nich:
- Krioterapia: Zamrażanie kurzajek ciekłym azotem. Ta metoda jest zazwyczaj uważana za bezpieczną w ciąży, choć może wymagać kilku sesji.
- Metody fizyczne: Delikatne mechaniczne usuwanie kurzajek, np. poprzez ścieranie specjalnymi pilnikami. Jest to jednak metoda wymagająca cierpliwości i stosowana głównie w przypadku zmian na stopach.
- Niektóre preparaty miejscowe: Istnieją preparaty dostępne bez recepty, zawierające np. kwas salicylowy, jednak ich stosowanie w ciąży powinno być zawsze konsultowane z lekarzem, gdyż niektóre mogą być wchłaniane przez skórę. Lekarz może zalecić preparaty o niższym stężeniu lub alternatywne, bezpieczniejsze środki.
- Zabiegi chirurgiczne: W skrajnych przypadkach, gdy inne metody zawiodą lub gdy kurzajki stanowią poważny problem, lekarz może zdecydować o chirurgicznym usunięciu zmian. Jest to jednak zazwyczaj ostateczność, rozważana pod kątem potencjalnych korzyści i ryzyka.
Należy unikać stosowania silnych substancji chemicznych, takich jak podofilotoksyna czy imikwimod, bez wyraźnego zalecenia lekarza, ponieważ mogą one stanowić ryzyko dla płodu. Zawsze priorytetem jest bezpieczeństwo, dlatego najlepszym podejściem jest ścisła współpraca z lekarzem w celu doboru najodpowiedniejszej i najbezpieczniejszej strategii leczenia.
Jak zapobiegać powstawaniu nowych kurzajek w okresie ciąży i po porodzie?
Zapobieganie powstawaniu nowych kurzajek, zarówno w okresie ciąży, jak i po porodzie, opiera się przede wszystkim na zasadach higieny i wzmacnianiu układu odpornościowego. Choć całkowite uniknięcie kontaktu z wirusem HPV może być trudne, można podjąć kroki, aby zminimalizować ryzyko infekcji i nawrotów.
Ważne jest, aby dbać o ogólną kondycję organizmu, ponieważ silny układ odpornościowy jest najlepszą obroną przed wirusami. W ciąży kluczowe jest stosowanie zdrowej, zbilansowanej diety bogatej w witaminy i minerały, odpowiednie nawodnienie, wystarczająca ilość snu oraz unikanie stresu. Po porodzie te same zasady pozostają aktualne, a dodatkowo można rozważyć suplementację, oczywiście po konsultacji z lekarzem, w celu wsparcia regeneracji organizmu.
Szczególną uwagę należy zwrócić na higienę osobistą, zwłaszcza w miejscach publicznych, gdzie ryzyko kontaktu z wirusem HPV jest większe. Dotyczy to:
- Unikania bezpośredniego kontaktu skóry z powierzchniami w miejscach publicznych, takich jak baseny, szatnie, prysznice. Zawsze noś klapki w takich miejscach.
- Dbania o suchość skóry, zwłaszcza stóp, ponieważ wirus HPV preferuje wilgotne środowisko.
- Unikania dzielenia się osobistymi przedmiotami, takimi jak ręczniki czy obuwie.
- Regularnego mycia rąk, szczególnie po kontakcie z osobami, które mają widoczne kurzajki.
- Nie drapania i nie dotykania istniejących kurzajek, aby zapobiec ich rozprzestrzenianiu się na inne części ciała.
Po porodzie, gdy ciało wraca do równowagi, układ odpornościowy często sam zaczyna skuteczniej radzić sobie z wirusem HPV. Jeśli jednak kurzajki stanowiły problem w ciąży lub po porodzie, lekarz może zalecić profilaktyczne stosowanie preparatów wzmacniających skórę lub immunomodulujących. Pamiętaj, że regularne kontrole lekarskie i otwarta komunikacja z lekarzem są kluczowe w zarządzaniu wszelkimi problemami zdrowotnymi, w tym kurzajkami, w okresie okołoporodowym.
Jakie są praktyczne porady dotyczące pielęgnacji skóry z kurzajkami w czasie karmienia piersią?
Okres karmienia piersią, podobnie jak ciąża, wymaga szczególnej uwagi przy wyborze metod leczenia i pielęgnacji skóry, zwłaszcza w kontekście kurzajek. Podobnie jak w przypadku ciąży, niektóre leki i preparaty mogą przenikać do mleka matki i potencjalnie wpływać na dziecko. Dlatego kluczowe jest konsultowanie wszelkich działań z lekarzem.
Jeśli kurzajki pojawiły się w ciąży i nie zostały usunięte, lub jeśli pojawiły się nowe zmiany w okresie karmienia, pierwszym krokiem jest rozmowa z lekarzem prowadzącym. Często, podobnie jak w ciąży, lekarz może zalecić obserwację, ponieważ układ odpornościowy mamy nadal pracuje nad zwalczaniem wirusa. Wiele kurzajek może ustąpić samoistnie w ciągu kilku miesięcy po porodzie.
Jeśli leczenie jest konieczne, priorytetem jest wybór metod, które minimalizują ryzyko przeniknięcia substancji aktywnych do mleka. Krioterapia, czyli zamrażanie kurzajek, jest zazwyczaj uważana za bezpieczną opcję podczas karmienia piersią, ponieważ jest to leczenie miejscowe, które nie powinno znacząco wpływać na organizm matki ani dziecko. Podobnie, delikatne metody fizyczne, takie jak mechaniczne usuwanie kurzajek, mogą być stosowane.
W przypadku stosowania preparatów miejscowych, takich jak te zawierające kwas salicylowy, konieczna jest konsultacja z lekarzem. Niektóre stężenia mogą być dopuszczalne, podczas gdy inne powinny być unikane. Lekarz może zarekomendować preparaty oparte na naturalnych składnikach lub alternatywne metody, które są uznawane za bezpieczne w okresie laktacji. Ważne jest, aby dokładnie stosować się do zaleceń lekarza i nie stosować żadnych leków bez jego wiedzy.
Oprócz leczenia, istotna jest również codzienna pielęgnacja skóry. Należy utrzymywać skórę czystą i suchą, aby zapobiec nadkażeniom bakteryjnym. Unikanie drapania i uszkadzania kurzajek jest kluczowe, aby zapobiec ich rozprzestrzenianiu się. W przypadku brodawek płciowych, lekarz może zalecić specyficzne środki higieniczne i monitorować stan zmian, aby zapewnić bezpieczeństwo podczas karmienia piersią. Pamiętaj, że zdrowie i bezpieczeństwo dziecka są najważniejsze, dlatego zawsze kieruj się profesjonalną radą medyczną.
„`